この記事は下記のような方におススメです。
- 妊婦が心肺停止になったときの救命処置を知りたい。
- 産科やMFICUなど妊婦と関わる機会が多い部署に所属している。
- 「子宮左方移動」という用語を聞いたことがある。
はじめに
妊婦の心肺停止アルゴリズムは、成人の一般的な心肺停止アルゴリズムとは独立して扱われます。母体の救命処置を開始しつつ、産科的処置(緊急帝王切開)に動くなど、分刻みの緊急処置が同時並行で行われます。どのような処置が必要なのか、どのようなことに注意が必要なのか、妊婦の心肺停止アルゴリズムに沿ってご説明いたします。妊婦と関わる機会が多い部署の方はもちろん、妊婦の救命処置ではどこが重要なのか関心がある方も、ぜひ一読いただければと思います。
1. 解剖生理から考える妊婦の血液循環の特徴
なぜ、妊婦の心肺停止は、成人の一般的な心肺停止アルゴリズムから独立しているのでしょうか。母と子の2人の命がかかっていることはもちろんですが、妊婦の血液循環が特徴的であることも理由のひとつです。ここでは、妊娠子宮に焦点を当てて、妊婦の血液循環の特徴を考えていきましょう。
まずは、心肺停止に限らず、日頃の診療の様子を思い出してみましょう。妊婦と関わる機会が多い部署で働いていらっしゃる方は、妊婦(特に妊娠20週以降)が仰向けになったときに、顔色が悪くなったり気分不良を訴えたりするのを経験されたことがあるかと思います。この仰臥位低血圧症候群は、妊娠子宮が下大静脈を圧迫することで起こります。心臓に戻ってくる血液量が減少するので、心拍出量も減少し、ショック(血圧低下)をきたします。下大静脈と同じように腹部大動脈も圧迫されるので、子宮の血流量と酸素供給量が減少し、胎児にも影響が及びます。妊婦を左側臥位に体位変換することで、妊娠子宮による血管の圧迫は解除され、症状は緩和されます。
2. 妊婦の心肺停止アルゴリズムの特徴
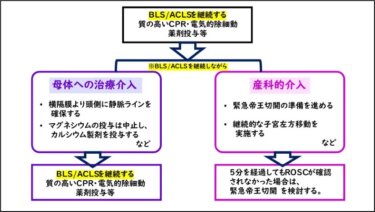
アメリカ心臓協会のACLSガイドライン、日本蘇生協議会のJRC蘇生ガイドラインの両方において、妊婦の心肺停止アルゴリズム1)2)は、①母体への治療介入と②産科的介入の2本柱で構成されています (図1)。
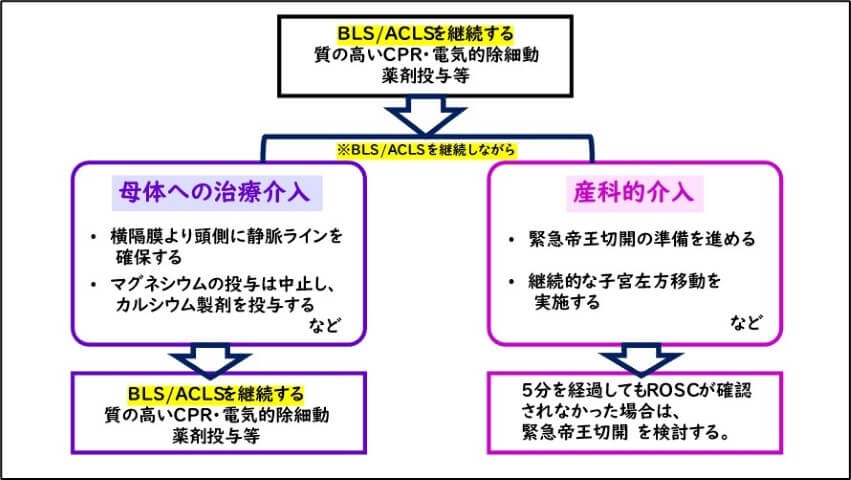
図1 妊婦の心肺停止アルゴリズム(文献1を一部改変)
①母体への治療介入:横隔膜の頭側に静脈ラインを確保すること、高マグネシウム血症が疑われる際にカルシウム製剤を投与することの必要性が示されています。もちろん、これらの処置を実施している間もBLS/ACLSは絶え間なく実施します。
②産科的介入:5分経過しても心拍再開(ROSC)が確認されなかった場合は、緊急帝王切開の検討が必要になります。5分以内にROSCする保証はなく、緊急帝王切開のためには手術室の準備も必要ですので、現実的には心肺停止に陥った直後から並行して様々な準備が始まります。人員が確保できれば、継続的な用手的子宮左方移動(LUD)を実施することも推奨されています。
成人の心肺停止アルゴリズム同様にBLS/ACLSを継続し、母体への治療介入と産科的介入を念頭に置いて、先を見据えながら動くのは容易なことではありませんよね。今回は、母体への治療介入では静脈ラインを確保する部位、産科的介入では用手的子宮左方移動を取り上げて、個別に説明していきます。
3. ①母体への治療介入~下肢に静脈ラインを確保しても大丈夫?~
母体への治療介入として、頭側では気管チューブ挿入とその介助、胸部では胸骨圧迫と電気的除細動、腰部では原因検索のために鼠径部より採血などが行われます。応援要員として呼ばれて後から駆けつけた人が、スペースの空いている足側から静脈ラインの確保を試みる場面を見たことがある方は少なくないですよね。静脈ライン確保が成功さえすれば、上肢・下肢に関わらずどちらも使用できるでしょうか。
ここで考えていただきたいのは、妊婦でも下肢に静脈ラインを確保してよいのか、つまり、“下肢の静脈ラインからの輸液は上手く循環するのか”ということです。解剖生理を考慮すると、妊娠子宮によって下大静脈が圧迫される可能性がありましたよね。
ただし、上肢の静脈ラインと下肢の静脈ラインに分けて、CPR実施中の輸液効果を検証した文献は、世界中を探してもありません。それを受けて、JRC蘇生ガイドラインでは、「妊婦に対するCPR時に静脈ラインを確保する場合に、横隔膜より上に確保することに関する推奨や提案は作成できなかったが、妊娠中の特殊な循環動態を考慮すれば、妊婦のCPR時に横隔膜より頭側に静脈ラインを確保することは理にかなっている」と述べています2)。
4. ②産科介入~用手的子宮左方移動の方法とは?~
心肺停止が疑わしい傷病者にCPRを実施するときには、傷病者を仰臥位にした上で、真上から胸骨を圧迫しますよね。たとえ心肺停止への対応で現場が煩雑になっても、妊娠子宮の重みで血管が圧迫されて血液循環が妨げられることは念頭に置かなければなりません。そこで、用手的子宮左方移動が必要になります。
ガイドラインによると、用手的子宮左方移動は理にかなった処置であり、防ぎえた母体死亡を減少させる可能性を高め、重大な価値を持つと評価されています。JRC蘇生ガイドライン2015年版では「推奨しない」であった用手的子宮左方移動は、2020年度版で「提案する」に変更されています2)。
具体的な用手的左方移動の方法は、救助者が患者の左側に立ち、両手を伸ばして妊娠子宮を自分の腹部に向けて左上方に引き寄せる手技となります(患者の左側に立てない場合は、片手で妊娠子宮を患者の左上方に向けて押す)。継続的に実施する必要がありますので、CPRとは別に1名の追加人員が必要となります。ただし、「疲労していたのに胸骨圧迫の交代要員がいなくて、圧迫が浅くなってしまった」など、人手不足でCPRの質が下がってしまっては、本末転倒ですよね。ガイドラインでも、追加の救助者がいれば実施する1)、人数に余裕があれば併用する2)との注釈が付いています。
※LUD(left uterine displacement)は、様々な日本語訳があります。この記事では、アメリカ心臓協会とJRC蘇生ガイドラインの「用手的子宮左方移動」を用いていますが、産科領域の論文では「用手的子宮左方転位」と表記されている場合もあります。
5. 用手的子宮左方移動の代わりに、妊婦を左半側臥位にしても同じ効果が得られるの?
前述の通り、仰臥位での用手的子宮左方移動では、追加人員が1名必要ですが、代わりに妊婦を左半側臥位にする方法もあります。日頃の診療において、軽い気分不良を訴えている妊婦の場合は、左側臥位に体位変換することで症状が緩和する場合がほとんどですよね。体位が左側に傾くので、子宮が側方へ移動したような状態になります。CPRが必要な場面であっても、折り重ねた毛布などを敷いて身体を左側に傾ければ、用手的に子宮を保持する人員は不要となります。一見、同様の結果になりそうな手技ですが、用手的子宮左方移動と左半側臥位に違いはあるのでしょうか。
シミュレーター(マネキン等)を用いた検証で、斜めになった体位に対する胸骨圧迫は可能である3)という報告はありますが、仰臥位と比較して有効ではない4)と報告した文献もあります。
また、JRC蘇生ガイドラインでは、この違いをクリニカルクエスチョンとして取り上げ、メタアナリシス(複数の文献を集約して両者に差があるか分析する手法)を行っています2)。

※なお、このメタアナリシスは用手的子宮左方移動の有無ではなく、仰臥位と左半側臥位の体位の違いのみで比較されています。用手的左方移動は救助者が傷病者の腹部付近で実施する手技なので、胸骨圧迫を妨げにはなりにくいです。単純な体位の比較であっても“左半側臥位でCPRが不十分になるリスク”がよくわかると思います。
議論の焦点は、「斜めに傾いた身体に有効なCPRはできるのか」ということです。図2で示されているメタアナリシスの結果において、左半側臥では胸骨圧迫の手を置く位置と深さに問題が生じるリスクが明らかになっています。1サイクル30回の胸骨圧迫で考えれば、3回は位置がずれており、6回は深さが足りず、具体的な数値では平均2.9mm浅くなります。
妊婦の場合は、ずっと同じ場所でCPRを実施できるわけではありません。母体への治療介入と同時に手術室への入室などが行われますので、搬送しながらのCPRも十分に考えられます。搬送台も救助者も動きながら胸骨圧迫を実施することになるので、たとえ患者が仰臥位であっても、床で実施する胸骨圧迫よりも力が分散しやすいと考えられます。
その状況で左半側臥位にすると、もともと胸骨圧迫の質が低下しやすい体位なので、さらに手の位置がずれたり浅くなったりするのは、容易に想像できます。加えて、搬送台から患者が転落しないように注意を払わなければなりません。救急隊による院外から病院への搬送ならばバックボードとベルトで妊婦を固定できたとしても、院内ストレッチャーならば固定は難しいです。胸骨圧迫の反動で体位が崩れて転落事故につながるリスクを考えていれば、力いっぱい圧迫することにためらいが生じてしまい、圧迫がさらに浅くなってしまうでしょう。普段の心肺蘇生法のトレーニングでは、硬いベッドや地面に仰臥位になっている患者に対してCPRを練習するのが一般的です。一刻を争う緊急事態で、救助者自身も動きながら、斜めになった身体にCPRを実施することはなかなか難しいことです。
搬送中のCPRならば、ストレッチャー等を押すのに2名、胸骨圧迫と換気で2名、合計4名の人員が常に必要であるということも念頭に置かなければなりません。CPRを交代する人がいないことで質が下がるのならば、アルゴリズムの注釈にあった“追加人員確保ができる状況”ではないと考えて、子宮左方移動を行わないという考え方も選択肢のひとつだと思います。
まとめ
今回は、妊婦の救命処置に関して解説してきました。妊婦に関わる機会が多い部署で働いている方にとっても、妊婦の心肺停止は決して頻度が多いものではありませんよね。実際に心肺停止が起こった場合は、時間的に切迫した中で、多くの判断が求められます。頻度が少ないからこそ、心肺停止に陥ってからどの方法にするのか検討するのではなく、万が一の事態に備えて、どのように動くべきかトレーニングしておくことで最大の効果を発揮できると考えます。
【参考文献】
1) アメリカ心臓協会,ACLSプロバイダーマニュアル,2021,144-149
4) Rees GA,Willis BA,Resuscitation in late pregnancy,Anaesthesia, 1988, Volume 43, pages 347-349



 福岡(博多)・北九州・久留米・熊本・長崎などで、AHA公認のBLS・ACLS・ACLS-EP・PEARS・PALS・ハートセーバーAEDコースを開催。
福岡(博多)・北九州・久留米・熊本・長崎などで、AHA公認のBLS・ACLS・ACLS-EP・PEARS・PALS・ハートセーバーAEDコースを開催。