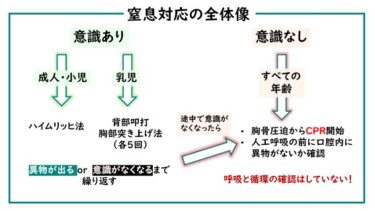
この記事は下記のような方におススメです。
- 救命救急センターや集中治療室など、急変対応の機会が多い部署に所属している。
- 急変した患者に気管挿管を実施する現場に立ち会ったことがある。
- 心肺停止に陥った患者の救命率(社会復帰率)を上昇させる方法を知りたい。
はじめに
患者の救命率(社会復帰率)の低下を食い止めるには、胸骨圧迫の中断時間を最小限に抑え、脳へのダメージを回避することが必須となります。そのために、スムーズに胸骨圧迫を交代したり、除細動後はすぐに胸骨圧迫を再開させたりと、皆さんも普段から意識されていることがたくさんあるのではないでしょうか。
CPR(心肺蘇生)の最中に気管挿管が成功した場合、同期CPRから非同期CPRに変更する必要があります。同期・非同期は聞き慣れない用語かもしれませんので、今回は同期CPRと非同期CPRの違いを解説し、胸骨圧迫の中断時間をさらに短縮する方法を考えていけたらと思います。
1. 気管挿管の前後で救命処置を変更しなければならない?
予期せぬ院内急変では、やるべきことが一気に押し寄せてくるため、多くの人員が必要になります。患者のためにできることを同時にすべて実施したいところですが、ひとりでできる救命処置には限界があるため、人員が集まるまでは一次救命処置(BLS)を継続することになります。そして、応援要員が到着したら二次救命処置(ACLS)に切り替えるのが一般的です。⇒BLSとACLSの違いを知りたい方はこちらへ
確実な気道確保が必要である場合や低酸素が原因で心肺停止に陥っていると判断した場合など、CPRを継続しながらも気管挿管を試みることがあります。皆さんは気管挿管後にCPRの手技が変更になることをご存じでしょうか。シンプルな変更なのですが、この変更こそが患者の運命を握っているといっても過言ではありません。
2. 素朴な疑問への回答を考えてみよう
以前、新人スタッフからCPRに関する質問を受けたことがあります。「成人の2人法CPRは、胸骨圧迫:人工呼吸=30:2ですよね。なぜ人工呼吸2回の最中は胸骨圧迫をしてはいけないのでしょうか。換気中も胸骨圧迫を続ければ、中断時間は0秒になり、救命率はさらに上昇すると思うのですが…」という素朴なものでした。その質問に対し、少し経験年数を重ねたスタッフが「そんなことしたら、換気が入っているか入っていないかわからないよ。きちんと手を止めて換気の評価をすべきだよ。」と答えていました。
私は内心で惜しい回答だと思いました。すべての救命講習において、成人のCPR2人法は30:2で実施するように教えられることでしょう。しかし、“なぜ胸骨圧迫と人工呼吸を同時に実施してはいけないか”という理由まで把握してCPRを実施しているスタッフや指導しているスタッフは極めて少ないのではないでしょうか。決して見逃してはならない問題だと感じました。
3. 胸骨圧迫と人工呼吸を同時に実施してはいけない理由とは?
先ほどの質問への答えは、文脈から捉えても「胸骨圧迫と人工呼吸は同時に実施してはいけない」になることは皆さんも容易に想像できると思いますが、その理由は換気の評価のためではありません。結論からいえば、胃に空気が入らないようにするためです。

胸骨圧迫では、胸腔内圧が上昇することで肺から口に向かって空気が移動します。一方、人工呼吸(バックバルブマスク)では、口から肺に向かって空気が移動します。胸骨圧迫と人工呼吸を同時に実施すると、空気同士が衝突します。その空気は食道に迷い込み、胃に空気が溜まっていくというメカニズムです。例えば、私たちは炭酸水を飲んで胃に空気が溜まっても、ゲップ程度で済みますが、意識がない患者は嘔吐します。吐物が原因で気道が閉塞すれば、次から人工呼吸での換気は難しくなります。それは避けたいところですよね。
したがって、胸骨圧迫を実施している間は人工呼吸を止め、人工呼吸を実施している間は胸骨圧迫を止める必要があります。これを同期CPRと呼びます。同期(=シンクロナイゼーション:Synchronization)は、タイミングを合わせるという意味があります。胸骨圧迫と人工呼吸のタイミングを見計らっているから、2人法30:2のCPRが成立しているのです。
4. 非同期CPRって何?
次に、非同期CPRに関して考えていきましょう。文字通り、同期しない=タイミングを見計らわないCPRといえます。どんなときにこの手技を用いるのでしょうか。

先ほど、胃に空気が入らないようにするために、成人の2人法CPRでは胸骨圧迫:人工呼吸=30:2の同期CPRを実施する必要があることをご説明しました。もし、胃に空気が入らないメカニズムであれば、その配慮は不要になります。それはいったいどんなときでしょうか。
気管挿管に用いる気管チューブにはカフがついており、シリンジで空気を注入することで風船のように膨らみます。このカフのおかげでチューブの隙間から空気が漏れず、バックバルブマスクや人工呼吸器での送気は漏れずにすべて肺に入っていく構造となっています。口と肺が直通でつながっているとイメージしてみてください。
つまり、気管挿管してしまえば、胸骨圧迫と人工呼吸を同時に実施して空気が衝突しても、胃に空気が入る心配がないのです。したがって、換気を実施している間に胸骨圧迫を実施しても問題ありません。非同期CPRが適用になります。
5. 非同期CPRの具体的な方法は?
胸骨圧迫は休みなく続けます。今までは30回のカウントごとに休止し、換気を実施する時間を設けていましたが、その必要がありません。また、通常の胸骨圧迫交代のタイミングは30:2を5サイクル終えたとき(2分ごと)ですが、非同期CPRなので5サイクルという概念がありません。疲れて圧迫が浅くなる前に交代してください。
一方、人工呼吸は6秒に1回実施します。胸骨圧迫とは関連していませんので、換気係の方がご自身でカウントしながら、6秒に1回の人工呼吸を繰り返してください。
6. 気管挿管後に非同期CPRに変更するメリットは?
人工呼吸を待たなくてよいので、胸骨圧迫の中断時間が0秒になることです。気管挿管後に非同期CPRに変更することで、患者の救命率の上昇につながるのです。
もし、救急現場の煩雑化で、チームリーダーやメンバーが気管挿管後も気づかずに30:2の2人法CPRを継続していたら、あなたが冷静に非同期CPRへの変更を提案してください。その小さな気づきだけでも、患者さんの運命を変えるカギになるかもしれません。
まとめ
冒頭にお話しましたように、ACLSは薬剤投与や電気的除細動などやるべきことが一気に押し寄せてくるので、CPRに専念できる環境とはいえません。気管挿管後もうっかり同期CPRを継続しそうになるかもしれません。しかし、同期CPRと非同期CPRの違いを理解した上で救命にあたることで、中断時間を最小限に抑えることがいかに大切か、自然と行動にも反映してくると思います。

 福岡(博多)・北九州・久留米・熊本・長崎などで、AHA公認のBLS・ACLS・ACLS-EP・PEARS・PALS・ハートセーバーAEDコースを開催。
福岡(博多)・北九州・久留米・熊本・長崎などで、AHA公認のBLS・ACLS・ACLS-EP・PEARS・PALS・ハートセーバーAEDコースを開催。