皆さんは心肺停止の患者に出会した際に、その対応に自信はもてますか?
院内に勤務していると、定期的に心肺停止が起こります。もちろん、心肺停止に至らないように対応するということが一番ですが、心肺停止の患者に対しての対応を正しく理解すること、そしてそれらを正しく実施できることが大切です。
ここでは、心肺停止に対するACLS(二次救命処置)のアルゴリズムを説明していきます。
なお、心肺停止に対するBLSのアルゴリズムに関しては、下記のページで説明していますので、参考にしてください。
【関連】BLS(一次救命処置)とは | BLSの手順とAHA(アメリカ心臓協会)公認のBLSコースについて解説
また、ACLSにおける徐脈と頻脈のアルゴリズムはそれぞれ下記のページで解説しておりますので、そちらも参考にしてください。
【関連】ACLS | 徐脈のアルゴリズム | アトロピンや経皮的ペーシングの適応についても解説
【関連】ACLSとは|ACLSの要点整理|Ⅵ、頻拍への臨床的対応
AHAのACLSコースを受講される方のための予備または補助を目的としたオンデマンドコースです。(希望者だけの自由参加のコースのため、認定証はありません) いつでもどこでもPCもしくはスマートフォンから受講可能で、ACLSコースについての事前学習が可能となっています。ACLSプレコースの内容は、①ACLSコースの概要、②心肺停止、徐脈・頻拍、③ACLSコースに必要な心電図の知識、の3つに分かれた講義形式となっています。
心肺停止の波形
心肺停止に至った過程に関わらず、心肺停止の心電図の波形は除細動(電気的治療)の適応があるかないかで2つに大別されます。
除細動の適応がある波形は、心室細動(VF:ventricular fibrillation)と 無脈性心室頻拍(pulseless VT:pulseless ventricular tachycardia)です。それに対して、除細動の適応がない波形は、無脈性電気活動(PEA:pulseless electrical activity)と心静止(asystole:エイシストリー)です。
次に波形の説明を行います。
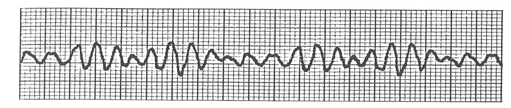
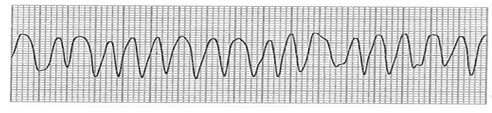
心室細動の(VF)の波形は、広いQRSが連続したもので、途中にQRSが確認できない部分があります。それに対して、心室頻拍(VT)の波形は広いQRSが連続した頻拍で、常にQRSが確認できます。
つまり、心室細動(VF)と心室頻拍(VT)の波形の違いは、常にQRSが確認できるかできないかです。QRSが確認できない部分があれば心室細動(VF)、常にQRSが確認できれば心室頻拍(VT)です。
尚、心室頻拍(VT)には、RRが整で同じ形をした連続したQRSがみられる単形性心室頻拍(monomorphic VT)と RRが不整で形の違う連続したQRSがみられる多形性心室頻拍(polymorphic VT)の2つがあります。
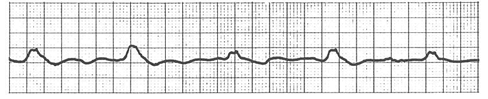
無脈性電気活動(PEA)の波形は、心室細動(VF)でも心室頻拍(VT)でもなく、何か波形が出ているものです。つまり、脈が触れずに(心肺停止)、心室細動(VF)でも心室頻拍(VT)でもなく、 何か波形が出ていれば全て無脈性電気活動(PEA)です。どんなにきれいな洞調律のようにみえる波形でも脈が触れなければ無脈性電気活動(PEA)なのです。
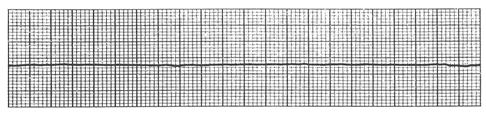
心静止(asystole)の波形は全くフラット(平坦)な波形です。
それぞれの波形は【図表4-1】のとおりです。
【図表4-1】心肺停止の波形分類(2分類4型)
1、心室細動(VF:ventricular fibrillation)
2、無脈性心室頻拍(pulseless VT:pulseless ventricular tachycardia)
1)単形性心室頻拍(monomorphic VT)
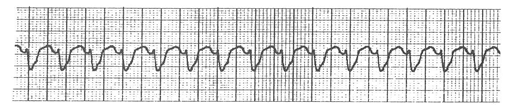
2)多形性心室頻拍(polymorphic VT)
3、無脈性電気活動(PEA:pulseless electrical activity)
4、心静止(asystole)
除細動の適応がある心室細動(VF)・無脈性心室頻拍(pulseless VT)では、迅速な除細動によって救命される可能性が期待できますが、除細動の適応がない無脈性電気活動(PEA)・心静止(asystole)では、残念ながら救命率が非常に低いのが実状です。
心肺停止の波形別治療の考え方は、 除細動の適応がある心室細動(VF)・無脈性心室頻拍(pulseless VT)では、 迅速な除細動と質の高いCPR(cardio-pulmonary resuscitation:心肺蘇生)であり、除細動の適応がない無脈性電気活動(PEA)・心静止(asystole)では、質の高いCPRと原因治療となります。
(治療についての詳細は後述)
ACLSで使われる薬剤
心肺蘇生で使われる薬剤は血管収縮薬と抗不整脈薬の2種類です。血管収縮薬として使用される薬剤はアドレナリンであり、抗不整脈薬として使用される薬剤はアミオダロン、リドカイン、マグネシウムです。
血管収縮薬は全ての心肺停止に使用されますが、抗不整脈薬は難治性心室細動・難治性無脈性心室頻拍(VF / pulseless VT)に使用されます。尚、難治性心室細動・難治性無脈性心室頻拍とは、除細動及びアドレナリン投与を行っても心室細動や無脈性心室頻拍が継続しているものをいいます。
それらの適応や投与量は【図表4-2】のとおりです。
【図表4-2】心肺停止に用いられる薬剤一覧
| アドレナリン(エピネフリン):血管収縮薬 | |
| 製品名 | アドレナリン(1A=1mg/1ml) |
| 適応 | すべての心肺停止(VF、pulseless VT、PEA、asystole) VF / pulseless VTに対しては、初回の除細動に反応しない場合、 PEA / asystoleに対しては、診断後(IV / IO がとれた時点で) |
| 投与量 | 1回1AをIV / IO、以後3~5分毎に反復投与 |
| 評価 | Class Ⅱb |
| アミオダロン:抗不整脈薬 | |
| 製品名 | アンカロン(1A=150mg/3ml) |
| 適応 | 難治性VF / pulseless VT |
| 投与量 | 初回300mg IV / IO、初回投与後3~5分後に150mgを1回のみ追加投与可 |
| 評価 | Class Ⅱb |
| リドカイン:抗不整脈薬 | |
| 製品名 | 2%キシロカイン(1A=100mg/5ml) |
| 適応 | 難治性VF / pulseless VT |
| 投与量 | 初回は1~1.5mg/kg IV / IO、その後0.5~0.75mg/kgを5~10分毎に 最大3回または総投与量3mg/kgまで反復投与 |
| 評価 | Class Ⅱb |
| マグネシウム:抗不整脈薬 | |
| 製品名 | マグネゾール(1A=2g/20ml) |
| 適応 | 難治性VF / pulseless VTで、 低Mg血症がある、または低Mg血症が疑われる場合 尚、低Mgが疑われる場合とは、アルコール依存症や低栄養状態などの病歴 torsades de pointes(TdP)ではQT延長を伴う場合のみ (洞調律の時にQT延長を確認) torsades de pointes に対してルーティンの投与は推奨されていない |
| 投与量 | 1~2gを5~20分かけてIV / IO |
| 評価 | Class Ⅱb |
IV:末梢静脈路、IO:骨髄路
心肺停止に対するACLS
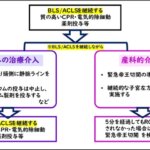
心室細動(VF)・無脈性心室頻拍(pulseless VT)に対する治療
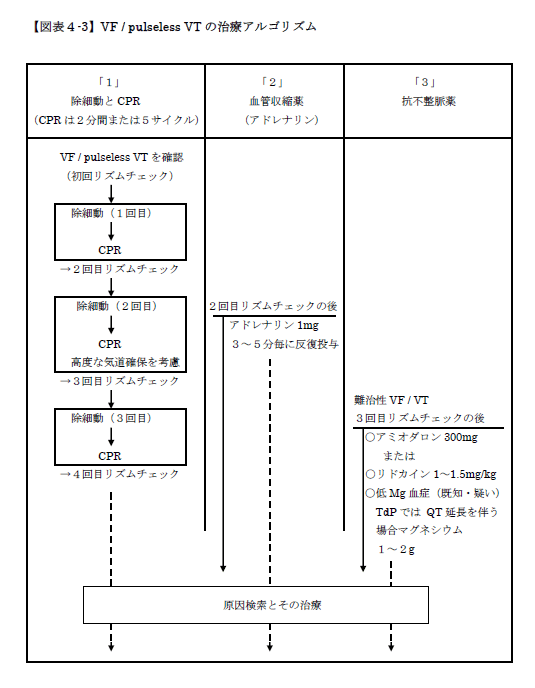
心室細動(VF)・無脈性心室頻拍(pulseless VT)に対する治療の原則は、迅速な除細動と質の高いCPR(ショック⇒CPR2分)です。
心室細動(VF)・無脈性心室頻拍(pulseless VT)と診断されれば、除細動の後、質の高い2分間のCPR(ショック⇒CPR2分)を行います。この際、初回の除細動の後、次の除細動を行うまでは血管収縮薬(アドレナリン)を投与してはいけません(理由は後述)。
初回の除細動⇒2分間のCPRの後のリズムチェックの後もVF / pulseless VTが継続していれば、次は血管収縮薬(アドレナリン)を投与します。アドレナリンの投与はその後3~5分毎に行います。
さらにアドレナリンを投与後のリズムチェックの後もVF / pulseless VTが継続していれば、抗不整脈薬(アミオダロンなど)の投与を行います。ちなみに、除細動・CPR・血管収縮薬(アドレナリン)投与でもVF / pulseless VTが改善しない場合を難治性VF / pulseless VTといい、その場合に抗不整脈薬が使用されます。
抗不整脈薬は、基本的にアミオダロンを使いますが、アミオダロンがない場合はリドカインを使用します。また、明らかなtorsades de pointes(TdP)の場合はマグネシウム使用します。
VF / pulseless VTに対する治療アルゴリズムをまとめたものが【図表4-3】です。尚、VF / pulseless VTに対する治療の3本柱とは、「1、除細動とCPR」、「2、アドレナリン投与」、「3、抗不整脈薬投与」の3つです。
【図表4-3】VF / pulseless VTの治療アルゴリズム
無脈性電気活動(PEA)・心静止(asystole)に対する治療
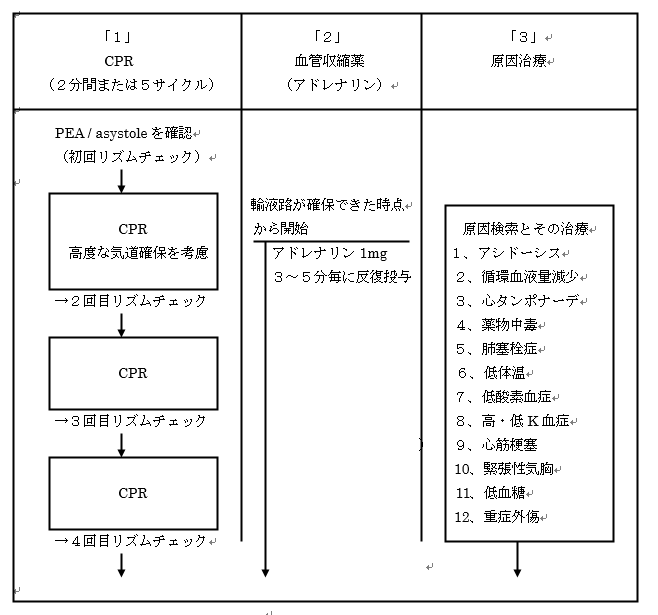
無脈性電気活動(PEA)・心静止(asystole)に対する治療の原則は、質の高いCPRと原因治療です。無脈性電気活動(PEA)・心静止(asystole)を診断後は、質の高いCPR、血管収縮薬投与、原因の探索及び治療が同時並行で行われます。
VF / pulseless VTの場合と異なり、血管収縮薬の投与はPEA / asystoleの診断直後から開始されます。血管収縮薬はアドレナリンが使用され、アドレナリンはその後3~5分毎に投与します。
ところで、PEA / asystoleに対しては原因の検索及び治療が重要になります。その理由は、PEA / asystoleのほとんどは救命されませんが、もし原因が早急に診断できて治療が行われた場合は救命の可能性が残されているからです。
ちなみに、VF / pulseless VTの場合は原因の大部が分急性冠症候群であるため、あえて治療の重要項目の中に原因検索が挙げられていません。
PEA / asystoleに対する治療アルゴリズムをまとめたものが【図表4-4】です。尚、PEA / asystoleに対する治療の3本柱とは、「1、CPR」、「2、アドレナリン投与」、「3、原因治療」の3つです。
【図表4-4】PEA / asystoleの治療アルゴリズム
メガコードアルゴリズム
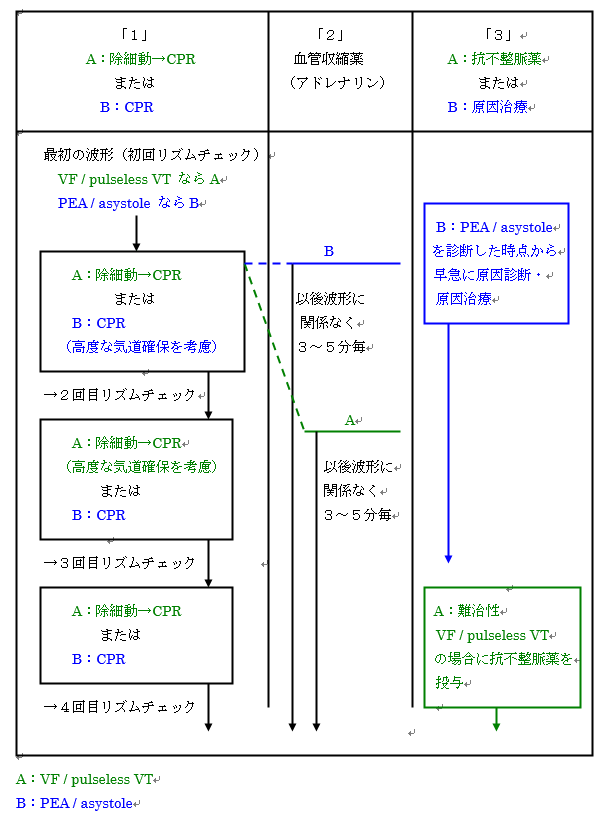
救急現場では、最初に診断した波形がずっと続くとは限りません。CPRの途中でVF / pulseless VTがPEA / asystoleになることは決して珍しいことではありませんし、また、逆の場合もあります。
このように波形が変化していく場合のアルゴリズムがメガコードアルゴリズムです。
2分毎のリズムチェックで、VF / pulseless VTなら除細動を行い直ぐにCPR(ショック⇒CPR)、PEA / asystoleならCPRを行います。
血管収縮薬(アドレナリン)は、最初にどの時点で投与するかの決定が必要で、最初の波形(初回のリズムチェック)がVF / pulseless VTなら2回目のリズムチェック後(2回目の除細動の前後)から、PEA / asystoleなら初回のリズムチェック(診断時)の後で投与します。
一度投与されれば、波形に関係なく心肺停止が続いている間は3~5分間隔で投与していきます。抗不整脈薬は難治性VF / pulseless VTに対して投与します。またPEA / asystoleに対しては診断時に原因探索・治療を開始します。
メガコードアルゴリズムをまとめたものが【図表4-5】です。
【図表4-5】心停止メガコードのアルゴリズム
リズムチェック
ACLSアルゴリズム上、リズムチェックという概念がG-2005(ガイドライン2005)で初めて提唱されました。これは、脈拍確認(チェックパルス)とは別で、両者の違いを明確に理解しておかなければなりません。
リズムチェックとは2分毎にモニターの波形診断を行って次の行動を決める診断法であり、脈拍確認(チェックパルス)とは、脈の触知を行い、触知するかどうかを判定することです。リズムチェックにおける波形診断と診断後の行動については、【図表4-6】のとおりです。
リズムチェックの素晴らしい点は、瞬時に診断ができて、次の行動も瞬時に開始できるところです。これは、傷病者に触れることなく(チェックパルスをすることなく)、モニターのみを見て診断することができるためです。
このリズムチェックという概念は前述したとおりG-2005に提唱された概念です。それまで(G-2005まで)は、心拍がある(脈が触れる)傷病者に胸骨圧迫(CPR)を行うと、VF / puiseiess VTを起こす危険があるため、必ずチェックパルスをして心拍がないことを確認後、胸骨圧迫(CPR)を行う、とされてきました。
ところが、G-2005以降は、心拍がある(脈が触れる)傷病者に胸骨圧迫(CPR)を行っても、VF / puiseiess VTを起こす危険はない、と180度考え方が変わったのです。そして、それよりも心拍のない(脈が触れない)傷病者に胸骨圧迫(CPR)をしないことこそが問題である、となり、そのため、心拍があるかないかわからない場合は、胸骨圧迫(CPR)をすべきであるとなりました。
この考え方に基づき、モニター上の波形診断のみで、心拍があるかないか(脈が触れるか触れないか)の診断ではなく、心拍がある可能性(脈が触れる可能性)があるかないかの診断を瞬時に行い、心拍がある可能性(脈が触れる可能性)がある場合のみチェックパルスを行う、となったのです。
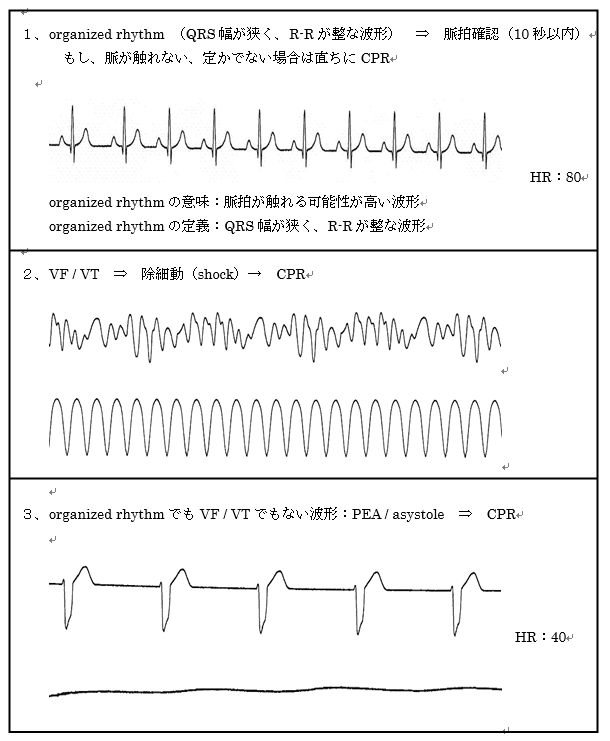
この「心拍がある可能性(脈が触れる可能性)がある波形」を「organized rhythm(オーガナイズドリズム)」といい、波形の定義はQRSが狭くRRが整な波形をいいます。
そこで、2分毎のリズムチェックではモニター上の波形を3つに分けます(【図表4-6】)。つまり、「1、organized rhythm(オーガナイズドリズム)」、「2、VF / VT」、「それ以外(つまり、PEA / asystole)」のどれであるかを瞬時に診断します。
organized rhythm(オーガナイズドリズム)と診断した場合は、チェックパルスを行い、脈が触れれば心拍再開(ROSC)、触れなければPEAとなります。ちなみに、心拍再開(ROSC)の場合は心拍再開後のアルゴリズム(次項)に従い、PEAの場合はCPRを行います。
VF / VTと診断した場合は、除細動からCPRを行い(ショック⇒CPR)、それ以外(つまり、PEA / asystole)と診断した場合はCPRを行います。
ここで、非常に重要な注意事項が一つあり、それは、organized rhythm(オーガナイズドリズム)以外の波形ではチェックパルスを行ってはいけないということです。つまり、organized rhythm(オーガナイズドリズム)以外の波形では、チェックパルスではなくCPRを行わなければならないということです。
これは、脈が触れる可能性がない波形に対してチェックパルスを行う意味はない、ということなのです。
【図表4-6】リズムチェック
心拍再開(ROSC)後のアルゴリズム
AHAの蘇生ガイドライン2020で心拍再開(ROSC)後のアルゴリズムに若干の変更が加えられました。変更点の内容に関しては、以下の記事で詳しく解説していますので、参考にしてみてください。
ACLSにおけるG2020での変更点AHA公認のガイドラインが2020年10月21日に更新されました。前回はガイドライン2020に変更したことによる、BLSの重要変更点について紹介しましたが、今回はACLSの変更点を紹介してきます。[…]
この記事で解説している内容はガイドライン2020版に更新しておりますので、安心して学習してください。
まずは、G2020版の心拍再開後のアルゴリズムの全体像を確認してみましょう。(【図表4-7】)
【図表4-7】心拍再開(ROSC)後のアルゴリズム(G2020での変更点は赤字)

ひとつづつ解説を加えていきますね。
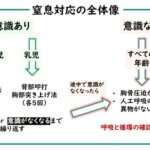
心拍再開後にまず行うことは呼吸⇒意識の確認です。心肺停止の判定時に意識⇒呼吸⇒循環という順番で確認を行いましたが、心肺蘇生後に心拍再開された場合は、その逆で(循環⇒)呼吸⇒意識の順で確認を行います。呼吸がない場合は「呼吸停止(意識なし、呼吸なし、循環あり)」となりますので、6秒に1回の人工呼吸が必要になります。
その次にバイタルサインの確認(血圧、心拍数、SPO2、呼吸数)となります。その後は蘇生後の治療となり、まずは呼吸管理、次に循環管理となります。
最初の呼吸管理で重要なことは以下の3点です。
①必要であれば気管挿管を行い、6秒に一回の人工呼吸を行います。決して過換気はしてはいけません、過換気を行うと血圧低下が起こります。
②人工呼吸時のSpO2は92-98%以上とする。
③呼気終末二酸化炭素分圧(ET-CO2)の指標は35~45mmHgとする。
次の循環管理で重要なことは、収縮期血圧が90mmHg以下の場合は容量負荷とカテコラミンを投与することです。容量負荷は生食またはリンゲル液1~2リットルをボーラス投与します。
呼吸・循環管理が終われば、12誘導心電図を試行して原因探索を行います。そして、蘇生後最後の治療が、目標体温管理(TTM)と経皮的冠動脈インターベンション(PCI:percutaneous coronary intervention)です。これらには適応があり、適応がある場合のみ行います。
目標体温管理の適応は意識状態が悪い場合ですが、その判定は指示に従うかどうかにより決まります。指示に従えば適応はなく、指示に従わないような意識レベル低下の場合が適応となります。
体温を32℃~36℃で目標体温を決めて最低24時間維持します。この目標体温管理療法はG-2015で新しく提唱された概念で、必ずしも体温を下げるわけではなく体温設定を行い管理する治療法です。ちなみに、G-2010では低体温療法として体温を下げることが推奨されていました。
経皮的冠動脈インターベンション(PCI)の適応は、急性心筋梗塞またはそれが非常に疑われる場合です。
さて、ここまで心肺停止の要点をまとめてきました。その他セクションのACLSの要点整理は、以下のリンクよりご確認ください。



 福岡(博多)・北九州・久留米・熊本・長崎などで、AHA公認のBLS・ACLS・ACLS-EP・PEARS・PALS・ハートセーバーAEDコースを開催。
福岡(博多)・北九州・久留米・熊本・長崎などで、AHA公認のBLS・ACLS・ACLS-EP・PEARS・PALS・ハートセーバーAEDコースを開催。